Kävellessäsi pitkin pimeää katua myöhään illalla, oletko koskaan tuntenut sitä kalvaavaa pelkoa siitä, ovatko lähellä olevien roskiksien läpi penkovat pesukarhut valmiita odottamaan oikeaa hetkeä hyökätäkseen? Tai onko oravan terävät hampaat koskaan lävistäneet sormenpäätäsi saksanpähkinöillä sitä syöttäessäsi ja olet joutunut kiirehtimään sairaalaan sairaanhoitajien neuvosta, vain saadaksesi lääkärin kertomaan, että oravat eivät kanna ”tappavaa virusta”? Onko sinua koskaan purrut pingviininpoikanen herkkään, ohueen ihoon peukalon ja etusormen välissä, kun ruokit sitä kalalla Omahan eläintarhassa? Okei, viimeinen ei tietenkään liity raivotautiin, koska ”virus” erottelee, mitä eläimiä se tartuttaa. Se, voiko orava saada tai levittää raivotautia, riippuu siitä, keneltä kysyt. Joka tapauksessa nämä kaikki ovat todellisia kokemuksia minulle, ja kyllä, lukuisat eläimet ovat purreet minua niitä ruokkiessani. Kuten monet muutkin, olen kohdannut pelon saada tartunnan mahdollisesti raivotautia sairastavan eläimen puremasta, ja että jos odottaisin liian kauan hoidon saamista, olisi liian myöhäistä pysäyttää ”virus” ennen kuin se tunkeutuu aivokuoreeni ja saa minut muuttumaan hulluksi, haukkuvaksi koiraihmiseksi. Onneksi yksikään koomisen valitettava pistohaavani ei jättänyt minua antautumaan minkä tahansa taudin valtaan. Kuten myöhemmin sain tietää, pelkoni olivat itse asiassa yhtä järjettömiä kuin raivotautia ympäröivät myytit, jotka perustuvat petokseen ja näennäistieteeseen.
Silti vesikauhu eli raivotauti eli rabies näyttää olevan yksi niistä taudeista, joita ”virus”-narratiiviin takertuvat mielellään nostavat esiin ikään kuin se olisi Graalin malja todisteena siitä, että ”viruksia” todella on olemassa. Vuosikymmenten aikana kuvat rupisesta, vaahtoavasta koirasta, joka murisee ja on valmis hyökkäämään, ovat juurtuneet syvälle alitajuntaamme tehokkaan median pelkoon perustuvan propagandan kautta.

1870-luvun pelkopropagandaa ja Stephen Kingin Cujo – pelon takomista vaikutuksille alttiiden ihmisten mieliin 1980-luvun alussa.
Vihaisten sairaiden eläinten kuvaus lisäsi ihmisten pelkoa kaikkea villiä ja kesyttämätöntä kohtaan ja loi heidän mieliinsä elävän, kävelevän kehollistuman näkymättömästä ”viruksesta”, joka tulee tartuttamaan puolustuskyvyttömiä kuolaavalla puremalla. Pelko tappavan taudin saamisesta oli täydellinen työkalu, jota Louis Pasteur käytti 1800-luvun lopulla saadakseen ihmiset mukaan nousevan bakteeriteorian narratiiviin. Yksi purema riittää, jotta salakavala ”virus” löytää tiensä verenkiertoon, hyökkää aivoihin ja aiheuttaa tuskallisen kuoleman. Ensi silmäyksellä se näyttää selkeältä tapaukselta. Tutkiessasi raivotautia huomaat kuitenkin, että esitetty malli rabiesta sairastavan eläimen puremasta tarttuvasta ”viruksesta”, joka puolestaan aiheuttaa taudin, ei ole lainkaan tarkka kuvaus, vaan pelottava myytti, jota käytettiin levittämään kuuluisuutta, omaisuutta ja arvovaltaa tavoittelevan mielipuolen harhaluuloja.
Muutama kuukausi sitten tarkastelin Louis Pasteurin 1880-luvulla käyttämiä epäeettisiä ja petollisia käytäntöjä hänen yrittäessään todistaa raivotautia aiheuttavan taudinaiheuttajan olemassaolon ja taudin aiheuttamisen voidakseen myydä rokotteitaan. Pasteur myönsi avoimesti, ettei pystynyt eristämään yhtään raivotautia aiheuttavaksi väitettyä mikro-organismia, mutta kehitti silti rokotteen näkymätöntä taudinaiheuttajaa vastaan. Tämän myöntää avoimesti myös Pasteur-instituutti:
”Louis Pasteurin alkuperäiset yritykset eristää rabiesvirus osoittautuivat epäonnistuneiksi, koska virus pysyi näkymättömänä. Viruksia ei voitu nähdä käytettyjen mikroskooppien heikon erotuskyvyn vuoksi. Virus nähtiin vasta lähes vuosisata myöhemmin, vuonna 1962, elektronimikroskopian myötä.
Mutta, koska raivotauti on hermoston sairaus, Louis Pasteurilla oli yhdessä Emile Roux’n kanssa ajatus rokottaa osa rabieskoiran aivoista suoraan toisen koiran aivoihin. Rokotettu koira kuoli myöhemmin.”
https://www.pasteur.fr/en/institut-pasteur/history/troisieme-epoque-1877-1887
Siten Pasteur ei koskaan työskennellyt minkään puhdistetun ja eristetyn ”viruksen” kanssa, vaan teki sen, mitä virologit tekevät edelleen, joka on oletus, että näkymätön olento leijuu vapaasti sairaiden eläinten puhdistamattomissa liuoksissa, jotka sitten inokuloidaan terveisiin eläimiin taudin aiheuttamiseksi ja patogeenisuuden todistamiseksi. Mielenkiintoista kyllä, kuten alla olevassa vuoden 1930 artikkelissa todetaan, Pasteur epäonnistui monta kertaa yrityksissään tartuttaa eläimiä raivotautia sairastavien eläinten syljellä – juuri niillä nesteillä, joissa ”viruksen” oletetaan sijaitsevan. Vaikka yrityksiä pidettiin onnistuneina, oireet eivät ilmenneet kuukausiin, mikä oli ennenkuulumatonta millekään taudinaiheuttajalle. Siten hän etsi muita keinoja tartuttaa eläimiä ruiskuttamalla koirien aivoihin emulgoitua kallontahmaa, joka oli peräisin eläimistä, joiden väitettiin olevan raivotautisia. Kun terve eläin kuoli myrkylliseen aivoinjektioon, tätä pidettiin onnistumisena:
PASTEURIN TYÖ RAIVOTAUDIN KANSSA
”Syljen rokottaminen osoittautui menetelmäksi, joka ei aina aiheuttanut raivotautia, eikä oireita ilmennyt kuukausiin. Teorian, jonka mukaan tautivirus hyökkää hermokeskuksiin, oli jo esittänyt pariisilainen tohtori Dubous. Pasteur rokotti siksi useita eläimiä ihonalaisesti muiden raivotautiin kuolleiden eläinten aivokudoksella. Useimmat rokotetuista saivat raivotaudin, mutta eivät kaikki.
Pasteur keksi sitten ajatuksen siirtää koe-eläinten aivoihin raivotautiin kuolleen eläimen hermokudosta. Tämä koe perustui periaatteeseen, että aiheuttaville organismeille annettaisiin niiden tarpeisiin parhaiten sopiva ravintoalusta. Pasteur, joka oli velvollinen uhraamaan niin monta eläintä, ei todellakaan pitänyt vivisektiosta [tieteellinen elävän eläimen leikkely kokeellisessa tarkoituksessa]; jos eläin parkaisi hieman, hän oli täynnä sääliä. Ajatus koiran kallon lävistämisestä oli hänelle vastenmielinen, hän halusi sen tehtäväksi, mutta pelkäsi nähdä sen tehtävänä. Niinpä se tehtiin eräänä päivänä, kun hän oli poissa. Seuraavana päivänä, kun hänelle kerrottiin kallonsisäisestä rokotuksesta, hän tunsi sääliä koiraraukkaa kohtaan.”
https://doi.org/10.2307/3410286
Vaikka rokotteiden tarkka koostumus on edelleen mysteeri Pasteurin salamyhkäisen luonteen vuoksi, hänen käyttämänsä rokotteet sisälsivät neurotrooppista ainetta, jonka tiedettiin aiheuttavan täsmälleen samoja neurologisia tiloja kuin raivotautisilla eläimillä. Vaikka minkä tahansa aivoihin pistäminen voisi mahdollisesti aiheuttaa neurologisia vaurioita ja kuoleman, ei ole kaukaa haettua uskoa, että Pasteur käytti samoja neurotrooppisia aineita kokeellisissa rokotuksissaan patogeenisuuden todistamiseksi, varsinkin kun niiden sanottiin koostuvan emulgoidusta aivo- ja hermokudoksesta. Tämä loi ongelman sen määrittämisessä, aiheuttiko neurologisia vaurioita ja/tai kuoleman näkymätön ”virus” vai itse injektiot. On kuitenkin myönnetty, että rokotteet itse aiheuttivat useimpia neurologisia sairauksia pikemminkin kuin ”villit” raivotautitapaukset, koska tätä pidettiin harvinaisena luonnollisena ilmiönä. Tämä on vain yksi esimerkki pitkästä historiasta tapauksia, joissa rokote tuotti taudin, jota sen piti estää.
Onneksi voimme oppia paljon mielenkiintoisia tietoja raivotaudista (tai sen puutteesta) Gerald Geisonin, johtavan Louis Pasteur -tutkijan ja historioitsijan, työstä, jolla oli pääsy hänen yksityisiin muistikirjoihinsa. Vuonna 1978 kirjoittamassaan esseessä rabiesrokotuksen etiikasta, Geison huomautti joistakin raivotaudin erityispiirteistä, kuten siitä, että sitä on aina pidetty harvinaisena sairautena ihmisillä, sekä siitä, että raivotauti ei voi tarttua ihmisestä toiseen. Hän huomautti myös, että patogeenisena sairautena raivotaudilla on epätavallisen pitkä itämisaika. Vaikka sen sanotaan yleensä kestävän 6-8 viikkoa, Geison väitti, että se voi itse asiassa kestää vuoden tai enemmän. Itse asiassa on raportoitu tapauksia, joissa raivotaudin itämisaika on kestänyt 6 vuodesta aina 25 vuoteen asti. Jos tämä ei vielä ollut tarpeeksi omituista kyseenalaistamaan taudista saatujen tietojen paikkansapitävyyttä, Geison totesi, että eläinten puremien ja raivotaudin oireiden välisen korrelaation sekä selvästi raivotautiin sairastuneen eläimen pureman aiheuttaman kuolemanvaaran suhteen oli paljon epävarmuutta:
PASTEURIN TYÖ RAIVOTAUDIN KANSSA: EETTISTEN KYSYMYSTEN UUDELLEENTARKASTELU
”Raivotauti on aina ollut harvinainen ihmisillä. Se ei luultavasti koskaan vaatinut yli sataa uhria vuodessa Ranskassa, ja Fienchin arviot Pasteurin kuuluisaa työtä välittömästi edeltäneiltä vuosilta osoittavat vuotuisen kuolleisuuden olevan huomattavasti alle viisikymmentä. Lisäksi raivotauti ei ole tartuntatauti tavanomaisessa merkityksessä; se ei tartu ihmisestä ihmiseen. Näiden kahden ominaisuuden vuoksi yleinen tai pakollinen rokottaminen raivotaudin suhteen ei ole koskaan tuntunut sopivalta.
”Vieläkin erikoisempi raivotaudin piirre on sen pitkä itämisaika ilman havaittavia oireita. Mikään muu tappava, nopeasti kliinisesti etenevä tauti ei edes lähesty raivotautia itämisajan suhteen – yleensä kuudesta kahdeksaan viikkoa, mutta joskus vuosi tai enemmän.
”Valitettavasti Pasteurin ja hänen seuraajiensa kannalta eläinten puremien ja sitä seuraavan raivotaudin ilmaantumisen välisessä korrelaatiossa on erittäin paljon epävarmuutta – jopa silloin, kun pureva eläin on todistettavasti raivotautinen. Vaikka kliinisen raivotaudin kuolleisuus on käytännössä 100 prosenttia, raivotautia sairastavan eläimen puremasta johtuva kuolemanvaara on huomattavasti pienempi. Riski riippuu useista tekijöistä, mukaan lukien hyökkäävän eläimen laji (esimerkiksi suden ja kissan puremat aiheuttavat paljon suuremman riskin kuin koiran puremat), puremien sijainti ja syvyys sekä kauterisaation [lääketieteellinen toimenpide, jossa poistetaan ruumiinosa tai tyrehdytetään verenvuoto] käyttö tai ajoitus. Näistä ja muista olosuhteista riippuen arviot raivotaudin saamisen riskistä tiedettyjen raivotautia sairastavien eläinten puremista vaihtelevat jopa 80 prosentista niinkin alhaiseen kuin 0,5 prosenttia. On kenties turhaa yrittää päätyä merkitykselliseen ”keskiarvoon” tällä vaihteluvälillä, mutta Pasteur itse arvioi, että 16 prosenttia raivotautikoirien puremista kuolee lopulta raivotautiin, elleivät he alistu hänen uuteen hoitoonsa.”
Vuonna 1995 julkaistussa kirjassaan The Private Science of Louis Pasteur Geison huomautti, että Englannin raivotautikomission mukaan raivotautitilastoissa oli myös paljon epävarmuutta. He olivat epäilleet, että ainakin yksi mies oli kuollut Pasteurin rokotteeseen raivotaudin sijaan, ja he itse asiassa suosivat eläinsäännöksiä Pasteurin rokottamisen lähestymistapaan verrattuna:
”Mutta englantilainen komissio kiinnitti huomiota myös kaikkien raivotautitilastojen epävarmuuteen ja mainitsi vaikeuden osoittaa, että hyökkäävä eläin oli todella ollut raivotautinen, sekä puremien sijainnin ja syvyyden vaihtelevien vaikutusten, raivotautia sairastavien eläinten puremien kuolleisuuden eroja eri lajeilla ja roduilla, sekä kauterisaation tai muiden hoitojen mahdollisia ennaltaehkäiseviä vaikutuksia, joita puremien uhreille annettiin ennen Pasteurin hoitoa. Komissio epäili myös, että ainakin yksi mies on saattanut kuolla pastorialaisten injektioiden suorana seurauksena, ja lopulta se suosi tiukkoja säännöksiä mahdollisesti raivotautia sairastaville eläimille (kuonokopan laittaminen ja karanteeni) Pasteurin rajumman lääkkeen sijaan.”
Geisonilta saamme myös tietää, että täysin vastoin sitä, mitä meille kerrotaan raivotaudista, valtaosa raivotautiuhreista voisi pidättäytyä mistä tahansa hoidosta ilman minkäänlaisia haittavaikutuksia:
”Lyhyesti sanottuna, suuri enemmistö raivotautia sairastavien eläinten puremien uhreista pystyi välttämään Pasteurin hoidon ilman, että heillä olisi ollut mitään epäsuotuisia seurauksia tulevaisuudessa. Ja heidän oli päätettävä, suostuisivatko he hoitoon vai eivät, siinä vaiheessa, kun heillä ei ollut enää taudin oireita. Pasteurin rokotteen tehokkuus ja koko potentiaali riippui poikkeuksellisen pitkästä itämisajasta, joka erottaa raivotautia sairastavan eläimen tarttuvat puremat oireiden puhkeamisesta.”
Geison jopa nosti esiin niin sanotun ”valeraivotaudin”, jossa täsmälleen samat raivotaudin oireet ilmenivät, vaikka uhria ei olisi purrut raivotautia sairastava eläin. Näiden oireiden sanottiin johtuvan joko pelkästään pelosta tai alkoholismista. Toisin sanoen pelkkä ajatus raivotaudista voi aiheuttaa riittävän voimakkaan reaktion saman taudin aiheuttamiseksi, joten näkymätöntä mikroskooppista taudinaiheuttajaa ei tarvita. Pasteur itse asiassa korosti näitä tapauksia rokotteensa puolustukseksi, sillä kritiikkiä siitä, ettei hänen rokotteensa suojannut uhreja, vaan itse asiassa aiheutti raivotaudin oireita, jotka johtivat heidän kuolemaansa, alkoi olla yhä enemmän. Pasteurilla oli siis omat intressinsä osoittaa, että samoja oireita voi esiintyä myös eläinten puremien ja rokotusten ulkopuolella:
”Pasteur itse huomautti myöhemmin joistakin raivotaudin diagnoosiin liittyvistä epävarmuustekijöistä. Esimerkiksi, kaksi vuotta I’affair Girard -tapauksen jälkeen, hän puhui tiedeakatemialle useista ’valeraivotautitapauksista’. Erään tohtori Trousseaun auktoriteettiin nojaten, Pasteur mainitsi kaksi tapausta, joissa taudin oireet olivat johtuneet pelkästään pelosta. Yhdessä tapauksessa miehellä ilmeni yhtäkkiä useita raivotaudin klassisia piirteitä – kuten kouristuksia kurkussa, rintakipua, äärimmäistä ahdistusta ja muita hermostollisia oireita – pelkästään siksi, että taudista oli tullut lounaskeskustelun aihe. Ja tämä mies ei ollut koskaan edes kohdannut raivotautia sairastavaa eläintä. Oletettavasti yleisempi oli toinen tapaus, jossa maistraatin kättä oli jo kauan sitten nuollut koira, jota myöhemmin epäiltiin raivotautiseksi. Saatuaan tietää, että useita tämän koiran puremia eläimiä oli kuollut raivotautiin, maistraatti kiihtyi äärimmäisen paljon, jopa sekosi, ja osoitti vesikammoa. Hänen oireensa katosivat kymmenen päivää myöhemmin, kun hänen lääkärinsä vakuutti hänet siitä, että hän olisi jo kuollut, jos hän olisi sairastanut oikean raivotaudin.”
Samassa puheenvuorossa Pasteur kommentoi äskettäin julkaistua ”valeraivotaudin” tapauskertomusta. Osittain siksi, että se sisältää kiehtovan kuvauksen raivotaudin klassisista oireista, hänen kommenttinsa ansaitsee pitkän lainauksen. Kuten teoksessa Comptes rendus of the Academie des sciences päiväyksellä 17. lokakuuta 1887 on tallennettu, Pasteur puhui seuraavasti:
Potilas, johon Mesnet viittaa brosyyrissaan, oli alkoholisti, joka nähtyään jonkinlaista sakkaa lasissaan lounaan aikana, tunsi kauhun tunnetta nestettä kohtaan ja kurkun kuristumista, jota seurasi päänsärky sekä kaikkien raajojen rampautuminen ja väsymys. Hän vietti sunnuntain tässä tilassa.
Tuona yönä ja maanantaina ja tiistaina, ei unta, tukehtumiskohtaus, kurkkukouristukset ja nesteiden kauhu, jonka hän työnsi sivuun lasissaan. Hänen ilmeensä ilmaisi levottomuutta. Hänen silmänsä olivat kiinteät, lasittuneet, pupillit laajentuneet huomattavasti. Hänen puheensa oli lyhyttä, nykivää ja nopeaa. Hänellä oli hengitysvaikeuksia. Kun hänelle tarjottiin lasillinen vettä, hän työnsi sen kauhusta sivuun ja kärsi tukehtumiskohtauksista ja kurkun ahtaumasta. Kirkkaat esineet ja valo olivat hänelle erityisen epämiellyttäviä. Häneen vaikutti tuskallisesti, kun ilmaa nostatettiin hänen kasvojensa edessä. Hän kuoli keskiviikkoiltana kärsittyään rajusta houretilasta, johon liittyi äärimmäistä kiihtyneisyyttä, ulvontaa ja huutoa, erittäin runsasta kuolaamista, sylkemistä, lakanoiden puremista ja yritystä purra myös häntä hoitavaa henkilöä. Lyhyesti sanottuna, tällä miehellä oli kaikki raivoisan raivotaudin [I’hydrophobie funeuse] piirteet. Mutta hän ei kuollut raivotautiin. Häntä ei ollut koskaan eläimet purreet, ja hän oli useaan otteeseen, pitkin väliajoin, jo osoittanut valeraivotaudin kaltaisia oireita. Tämä mies oli alkoholisti ja kuului lisäksi perheeseen, jonka yksi jäsen oli kuollut mielisairauteen [alienation mentale].
Lokakuuhun 1887 mennessä, pitäessään tämän puheen, Pasteurilla oli omat etunsa korostaa raivotaudin diagnosoinnin vaikeutta. Hän puolusti tuolloin itseään väitteitä vastaan, joiden mukaan hänen rabiesrokotteensa ei ainoastaan joskus epäonnistunut suojelemaan niitä, jotka alistuivat siihen, vaan joissakin tapauksissa se oli itse raivotaudin ja siten kuoleman syy. Muutamat vihamieliset kriitikot väittivät, että jotkut ihmiset kuolivat raivotautiin ei vain Pasteurin rokotteesta huolimatta, myös sen takia, ja he yrittivät tehdä Pasteurin ja hänen hoitonsa vastuullisiksi kaikkien hermostollisen sairauden oireita osoittavien kuolemasta. Rokotteensa puolustukseksi, Pasteur korosti nyt sitä, missä määrin raivotaudin kaltaisia oireita voi esiintyä potilailla, joilla ei ole tautia. Siksi hän väitti, että raivotaudin diagnoosi voidaan varmistaa luotettavasti vain kokeilla, joissa uhrin aivokudosta siirretään taudille alttiisiin eläimiin.
https://www.jstor.org/stable/j.ctt7zv2b1
On hyvä syy siihen, miksi eläinten puremien ja oireiden kehittymisen välisestä korrelaatiosta, todellisista raivotautitilastoista sekä kyvystä diagnosoida tauti tarkasti on paljon epävarmuutta. Ensinnäkin on monia muita sairaudentiloja, jotka voivat aiheuttaa täsmälleen samoja oireita kuin raivotauti sekä eläimillä että ihmisillä. Eläimillä koiran penikkatauti, aivotulehdus ja myrkytys ovat muutamia sairauksia, jotka voivat jäljitellä raivotautia. Ihmisillä tähän kuuluvat polio, tiettyjen huumeiden vaikutuksen alaisena oleminen ja/tai päihtymys, Guillain-Barrén oireyhtymä ja, kuten aiemmin todettiin, itse myrkyllisen rokotteen aiheuttama aivotulehdus.
On todettu, että raivotautitapauksissa on yleistä, että puremajälkiä ei edes löydy, ja usein henkilöllä ei ole aavistustakaan, että häntä on koskaan purtu. Erään lähteen mukaan alle kolmanneksella raivotautiuhreista on merkkejä puremahaavoista. Koska raivotautia muistuttavia sairauksia on laaja valikoima ja puremajälkiä ei ole, on turvallista kyseenalaistaa rabies-nimisen taudin olemassaolo. Olisi loogista päätellä, että raivotauti ei ole muuta kuin sama oirekokonaisuus, jolle on annettu useita kertoja eri nimike.
Tämä raivotautitapausten ja -tilastojen epävarmuus tiivistyy kyvyttömyyteen diagnosoida raivotautitapausta tarkasti. Suuren osan 1800-luvulta 1900-luvun puoliväliin raivotauti diagnosoitiin kliinisten oireiden perusteella, jotka, kuten aiemmin todettiin, eivät olleet taudille spesifisiä. WHO:n raivotaudin laboratoriokäsikirjassa todetaan myös, että raivotaudin histologinen diagnoosi, joka alkoi 1800-luvun lopulla, oli myös epäspesifinen:

Ote WHO:n Laboratory Techniques in Rabies – Raivotaudin laboratoriotekniikat -julkaisusta
Kun otetaan huomioon diagnoosin epäspesifisyys, eläinten puremien ja tautioireiden välisen korrelaation epävarmuus ja se, että valtaosa uhreista ei koskaan tarvitse minkäänlaista hoitoa, voidaan päätellä, että raivotautimyytti on valtavasti liioiteltu. Se on fiktiivistä pelottelupropagandaa eikä todellisuuteen perustuvia faktoja. Voimme purkaa tätä harhaa entisestään tarkastelemalla, miten raivotauti diagnosoidaan nykyään verrattuna siihen, miten se diagnosoitiin aiemmin. CDC:n mukaan:
DIAGNOOSI ELÄIMILLÄ
”Raivotautidiagnoosi voidaan tehdä, kun rabiesvirusta on havaittu mistä tahansa aivojen osasta, mutta raivotaudin poissulkemiseksi testin on sisällettävä kudosta vähintään kahdesta kohdasta aivoissa, mieluiten aivorungosta ja pikkuaivoista.
Testi edellyttää eläimen lopettamista. Itse testi kestää noin 2 tuntia, mutta aivonäytteiden ottaminen eläimestä, jolla epäillään raivotautia ja näiden näytteiden lähettäminen osavaltion kansanterveys- tai eläinlääketieteelliseen diagnostiikkalaboratorioon diagnosointia varten vie aikaa.”
https://www.cdc.gov/rabies/diagnosis/animals-humans.html
Raivotaudin diagnosoimiseksi, eläin on tapettava ja aivoista on otettava näytteitä ”viruksen” havaitsemiseksi. Meillä on tässä jo muutamia ongelmia, koska yhtäkään ”virusta” ei ole koskaan puhdistettu ja eristetty sen havaitsemistavan määrittämiseksi. On myös ongelmallista yrittää määrittää mitään kuolleesta kudoksesta, koska kudos alkaa heti muuttua hajoamalla, kun se on poistettu. Biologi Harold Hillman huomautti usein virheistä, joita esiintyy yrityksissä saada uskottavaa tietoa elävien olentojen sisällä tapahtuvista asioista tutkimalla kuolleita kudoksia:
”Eläimen tappaminen muuttaa merkittävästi sen biokemiaa. Esimerkiksi sen veren hiilidioksidi-, fosfaatti-, laktaatti- ja kaliumionipitoisuudet nousevat, kun taas sen happi-, natrium-, adenosiinitrifosfaatti- ja fosfokreatiinipitoisuudet laskevat. Nämä muutokset vaikuttavat suureen osaan kudosaineenvaihduntaa. Toivotaan ja yleensä oletetaan, että ne palautuvat ennalleen inkubaation aikana. Tätä ei voida testata realistisesti, koska kudoksen tilavuus ja kemia muuttuvat inkubaation aikana. Tässä tilanteessa, on syytä kysyä, pitäisikö solubiologien käyttää kudoksia in vitro ollenkaan. Ehkä heidän pitäisi rajoittaa kokeensa työskentelyyn koskemattomien eläinten ja ihmisten, kudosviljelmien, yksisoluisten organismien ja kasvien kanssa.”
Klikkaa tästä ja lue lisää a-radical-reassessment-of-the-real-cellular-structure-of-the-mammalian-nervous-system.pdf
Nykyinen ”kultainen standardi”, jota käytetään kuolleen aivokudoksen tutkimiseen rabiesdiagnoosissa, tunnetaan suorana fluoresoivana vasta-ainetestinä. Kuten nimestä voi päätellä, testi pyrkii havaitsemaan rabiesantigeenejä aivoissa käyttämällä rabies”virukselle” spesifisiä vasta-aineita:
SUORA FLUORESOIVA VASTA-AINETESTI
”DFA-testi perustuu havaintoon, että rabiesviruksen tartuttamilla eläimillä on rabiesvirusproteiineja (antigeenia) kudoksissaan. Koska rabiesvirusta esiintyy hermokudoksessa (eikä veressä kuten monia muita viruksia), ihanteellinen kudos rabiesantigeenin testaamiseen on aivot. DFA-testin tärkein osa on fluoresoiva rabiesvasta-aine. Kun merkittyä vasta-ainetta inkuboidaan raivotautiepäillyn aivokudoksen kanssa, se sitoutuu rabiesantigeeniin. Sitoutumaton vasta-aine voidaan huuhtoa pois ja alueet, joilla antigeenia on, voidaan visualisoida fluoresoivina omenanvihreinä alueina fluoresenssimikroskoopilla. Jos rabiesvirusta ei ole, värjäytymistä ei tapahdu.”
https://www.cdc.gov/rabies/diagnosis/direct_fluorescent_antibody.html
CDC:n mukaan, 50:n vuoden aikana, jolloin DFA-testiä (engl. direct fluorescent-antibody test) on käytetty raivotaudin havaitsemiseen, se on antanut jatkuvasti luotettavia ja tarkkoja tuloksia. Tämän epäsuoran menetelmän sanotaan jotenkin olevan herkempi ja spesifisempi kuin ”viruksen” varsinainen ”eristäminen”, mistä johtuu nimike ”kultainen standardi”. CDC toteaa myös, että tartunnan saaneen eläimen syljessä on miljoonia ”virioneja”, mikä tekee puhdistetun ja eristetyn ”viruksen” puutteesta ja epäsuorien vasta-ainetestien käytöstä entistä räikeämmän ongelman:
TESTIEN TARKKUUS
”50:n vuoden aikana, kun suora fluoresoiva vasta-ainetesti (DFA) on ollut Yhdysvalloissa käytössä, ei ole ollut viitteitä siitä, etteikö se olisi antanut tarkkaa kliinistä tietoa eläimen raivotautistatuksesta altistuneen henkilön hoitamiseksi.
Korkean herkkyytensä ja spesifisyytensä vuoksi, verrattuna viruksen eristysmenetelmiin, DFA-testi on raivotautidiagnostiikan ”kultainen standardi” -menetelmä, ja kansainväliset, kansalliset sekä osavaltioiden terveyslaboratoriot ovat arvioineet sitä tarkasti. DFA-testi on tällä hetkellä ainoa suositeltu diagnostinen menetelmä raivotautitestin rutiininomaiseen määrittämiseen eläimillä Yhdysvalloissa.
Kliinisen sairauden aikana syljestä voi ajoittain löytyä miljoonia viruspartikkeleita. Teoriassa vain yksi rabiespartikkeli tai virioni tarvitaan tuottavan infektion aikaansaamiseksi.”
https://www.cdc.gov/rabies/diagnosis/accuracy.html
Palatakseni WHO:n raivotaudin käsikirjaan, se näyttää meille tarkalleen, miten DFA:ta käytetään ja miten diagnoosi määritetään tuloksia lukevan henkilön tulkinnan perusteella. Tulkitsija käyttää antigeenin fluoresenssin intensiteetti- ja jakauma-asteikkoa +4:stä +1:een määrittääkseen yhden neljästä johtopäätöksestä: positiivinen, negatiivinen, epätyydyttävä tai epäselvä. Tulkitsijan subjektiivinen vinouma ei tietenkään vaikuta määrityksen tarkkuuteen, koska ihmiset tekevät harvoin tulkintavirheitä, eikö niin?
WHO:n rabies-laboratoriotekniikoita käsittelevästä käsikirjasta Laboratory Techniques in Rabies:

Itse asiassa DFA:n käyttämisessä rabiesdiagnoosin ”kultaisena standarditestinä” on monia haittoja edellä mainitun kuolleiden kudosten käytön lisäksi. Ensinnäkin, koska rabies”virusta” ei ole koskaan puhdistettu ja eristetty kunnolla suoraan syljestä, jonka sanotaan sisältävän miljoonia ”virioneja”, mikä tahansa vasta-aineiden tulos on täysin merkityksetön, koska ei ole olemassa ”virusta”, jolla voitaisiin määrittää tietty reaktio. Meillä on myös tämä sama puhdistus-/eristysongelma vasta-aineiden kanssa, koska näitä kokonaisuuksia ei ole koskaan otettu ja erotettu suoraan isännän nesteistä itsenäistä tutkimista varten. Ongelmana on myös se, että teoreettiset vasta-aineet itsessään ovat täysin epäspesifisiä ja niiden sanotaan säännöllisesti sitoutuvan proteiineihin, jotka eivät ole aiottu kohde. Näin ollen törmäämme jälleen kerran ongelmaan, jossa yhden kuvitteellisen yksikön (raivotaudin ”viruksen”) sanotaan havaitsevan toinen kuvitteellinen yksikkö (vasta-aine). On hyvin paljastavaa, että CDC uskoo tämän epäsuoran kehätestin tulkintatulosten olevan tarkempia kuin oletetun ”viruksen” todellinen löytäminen ja ”eristäminen”.
Siksi meidän on kysyttävä itseltämme, ovatko nämä DFA-testit todella niin tarkkoja kuin CDC väittää. Jos teemme niin, huomaamme, että näin ei todellakaan ole näiden kolmen seuraavan lähteen mukaan. Tämä ensimmäinen ote on peräisin bakteereilla tehdystä tutkimuksesta, joka osoittaa DFA-testitulosten subjektiivisen tulkinnan ilmeisen virheen, joka johtaa huonoon herkkyyteen ja laajasti vaihtelevaan spesifisyyteen, toisin kuin CDC väittää:
”Suora fluoresoiva vasta-ainetesti (DFA) antaa paljon nopeamman tuloksen, mutta sillä on myös haittapuolena huono herkkyys, ja sen spesifisyys vaihtelee suuresti testitulosten subjektiivisen tulkinnan vuoksi.”
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC85400/
Tämä toinen tutkimus tuo esiin myös testitulosten subjektiivisen tulkinnan puutteet sekä kalliiden laitteiden ja laatuvalvottujen reagenssien tarpeen, onnistuneiden tulosten saavuttamiseksi käytettyjen vaihtelevien parametrien sekä inkubaatioaikoihin ja -lämpötiloihin liittyvät ongelmat, samoin kuin hyvin koulutetun henkilöstön tarpeen tulosten suorittamisessa ja tulkinnassa:
”DFA:lla on kuitenkin useita haittoja, kuten kalliin fluoresenssimikroskoopin, hyvin koulutetun henkilöstön ja laatuvalvottujen reagenssien (vasta-aineet, konjugaatit) tarve sekä mikroskopian aikana käytetyt vaihtelevat parametrit, inkubaatioajat ja -lämpötilat, puhumattakaan testitulosten tulkinnan subjektiivisuudesta [27,28,29,30]. Lisäksi DFA:ssa fiksatiivina käytetty asetoni ei inaktivoi virusta kokonaan, kuten asetonilla fiksoidun kudoksen tarttuvuus neuroblastoomasoluille osoittaa [31], mikä aiheuttaa mahdollisen biovaaran laboratoriohenkilökunnalle. Tosiaan, soluviljelmästä peräisin olevan rabiesviruksen täydellinen inaktivointi näyttää vaativan yli 30 % asetonia [32].”
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5876580/
Ja lopuksi, tästä vuonna 2017 PLOS Neglected Tropical Diseases -lehdessä julkaistusta tutkimuksesta, voimme jälleen kerran nähdä DFA-testitulosten subjektiivisen tulkinnan ongelmat käytännössä. Tutkimuksessa käytettiin 23:a riippumatonta laboratoriota auttamaan tunnistamaan ”laboratorioprotokollien eroja, jotka voisivat selittää ristiriitaisia laboratoriotuloksia ja tarjota lähtötietoja protokollien alueelliselle standardoinnille”. Laboratorioille lähetettiin kuhunkin 20 näytettä, joihin sisältyi 17 testinäytettä ja 3 kontrollinäytettä. Positiiviset kudokset sisälsivät merkittäviä rabies”virus”-variantteja, jotka levisivät Yhdysvalloissa, kun taas negatiiviset näytteet koostuivat kudoksista, jotka osoittivat rabies”virus”-antigeenin ja artefaktien täydellisen puuttumisen. Jokaista laboratoriota pyydettiin testaamaan näytteet omien standardiprotokolliensa mukaisesti ja kirjaamaan tuloksensa (positiivisuus, intensiteetti ja fluoresenssivärjäyksen jakauma) sekä kudosten mikroskooppinen kunto ja jäljennöslaatu (hyvä, hyväksyttävä tai puutteellinen) laboratorion operaattorin arvion mukaan. Tämän vuoden 2017 tutkimuksen tulokset osoittivat, että DFA-tuloksissa ja testitulkinnassa kokonaisuudessaan on huomattavia eroja, koska ”23:n osallistuvan laboratorion ja CDC-paneelin välinen vastaavuustaso vaihteli suuresti”. Vain kahdella laboratoriolla oli 100 %:n vastaavuus, kun taas 91 %:lla laboratorioista oli vähintään yksi ristiriitainen näyte, ja kaikkien laboratorioiden välillä oli yhteensä 26 väärää positiivista ja 61 väärää negatiivista tulosta:
LABORATORIOIDEN VÄLINEN PÄTEVYYSTESTAUS RAIVOTAUTIDIAGNOOSIA VARTEN LATINALAISESSA AMERIKASSA JA KARIBIALLA
”Tuloksemme osoittavat, että vaikka kaikki laboratoriot voivat suorittaa suoran fluoresoivan vasta-ainetestin, kokonaistuloksissa ja testin tulkinnassa on huomattavia eroja. Tässä tutkimuksessa havaittiin merkittäviä standardoinnin ja/tai harmonisoinnin aukkoja laboratorioiden välillä, jotka voitaisiin poistaa ja korjata asianmukaisilla DFA-protokollilla, jotka on standardoitu koko LAC:ssa, mukaan lukien sen laaja jakelu ja asianmukainen koulutus.”
”Varma diagnoosi raivotaudista voidaan saada vain asianmukaisilla laboratoriotesteillä. Kliininen ja epidemiologinen diagnoosi on haastavaa ja johtaa aliraportointiin [1, 2, 3]. Suora fluoresoiva vasta-ainetesti (DFA) rabiesvirusantigeenin havaitsemiseksi on edelleen kultaisen standardin testi rabiesviruksen laboratoriodiagnostiikalle post mortem aivokudoksissa [3].”
”Laboratoriotulosten ja CDC:n tulosten välinen yhtäpitävyys, mitattuna herkkyydellä, spesifisyydellä, konkordanssilla ja kappaluvuilla, on esitetty taulukossa 2. Kaksi laboratoriota tunnisti oikein kaikki testatut näytteet (herkkyys ja spesifisyys 1,0). Kuitenkin 30 % (7/23) kaikista laboratorioista raportoi ainakin yhden väärän positiivisen ja 83 % (19/23) kaikista laboratorioista raportoi ainakin yhden väärän negatiivisen näytteen. Keskimääräinen herkkyys oli 76 % ja vaihteluväli 40–100 %. Keskimääräinen spesifisyys oli 88 % ja vaihteluväli 22–100 %. Vaikka useimmissa laboratorioissa väärien positiivisten tulosten määrä oli alhainen, herkkyydessä oli huomattavia eroja (kuva 1). Keskimääräinen konkordanssi oli 81 % ja vaihteluväli 50–100 %, ja keskimääräinen kappaluku oli 0,56 ja vaihteluväli 0,02–1,00.”
”Konkordanssin taso 23:n osallistuvan laboratorion ja CDC-paneelin välillä vaihteli suuresti. Kahdessa laboratoriossa oli 100 %:n konkordanssi, kun taas 91 %:lla laboratorioista oli vähintään yksi ristiriitainen näyte, jolloin kaikkien laboratorioiden kesken saatiin yhteensä 26 väärää positiivista ja 61 väärää negatiivista tulosta.”
”Konjugaatin tyyppi voi myös vaikuttaa DFA-testin herkkyyteen (monoklonaalinen sekoitus vs. polyklonaalinen, itse valmistettu vs. kaupallinen). Tässä tutkimuksessa laboratoriot käyttivät kaupallisia (65 %) tai omia (35 %) konjugaatteja. Kahdentoista rabiesvertailun tutkimus laboratorioissa Euroopassa osoitti, että konjugaattien vaihtelu voi mahdollisesti johtaa ristiriitaisiin tuloksiin ja vaikuttaa määritysherkkyyteen [19].”
https://journals.plos.org/plosntds/article?id=10.1371/journal.pntd.0005427
Joukko hehkuvia vihreitä pisteitä tarkoittaa… ei yhtään mitään.
Vastauksena CDC:n väitteeseen, että ”niiden 50:n vuoden aikana, jolloin fluoresoiva vasta-ainetesti (DFA) on ollut Yhdysvalloissa käytössä, ei ole ollut viitteitä siitä, että testi ei olisi pystynyt antamaan tarkkaa kliinistä tietoa eläimen raivotautistatuksesta altistuneen henkilön hoitamiseksi”, voimme turvallisesti päätellä, että tämä on ilmeisen valheellinen väite. DFA-testin on osoitettu olevan herkkä, sen spesifisyys vaihtelee suuresti, ja siinä on myös merkittäviä ongelmia tulosten subjektiivisen tulkinnan suhteen tulkitsijan perusteella. Vuoden 2017 tutkimukseen osallistuneissa 23:ssa laboratoriossa oli suurta vaihtelua CDC:n oman paneelin kanssa. Jokainen, joka tarkastelee tätä epäsuoraa testiä edes hitusen älyllisellä rehellisyydellä, voi helposti nähdä, että CDC:n ”kultainen standardi” rabiestesti ei näytä enää niin kultaiselta.
Vaikka DFA-testi on nykyajan ”yleisin” diagnostinen menetelmä, on olemassa muita menetelmiä, joilla voidaan yrittää väittää, että eläin on saanut rabies”viruksen” tartunnan. Yksi näistä on ”viruksen” ”eristäminen” kudos- ja soluviljelmistä, joka oli aiemmin ”kultainen standardi” -menetelmä ”viruksen” olemassaolon ja tarttuvuuden todistamiseksi. Kummallista kyllä, CDC totesi, että rabies”viruksen” oletettu ”eristäminen” ei ole yhtä herkkä eikä yhtä spesifinen kuin DFA-testi. Miten tämä on mahdollista?
Ensinnäkin, myönnetään, että rabies”virus” ei itse asiassa tuota haluttua sytopatogeenista vaikutusta (CPE – cytopathogenic effect) viljeltynä:
RABIESVIRUKSEN REPLIKAATION HAVAITSEMINEN: INOKULAATIOTESTIT
”Toinen käytettävissä olevien tekniikoiden ryhmä pyrkii havaitsemaan viruksen replikaation elävillä alustoilla, kuten soluissa. Viruksen eristäminen voi olla tarpeen FAT/dRIT-testien epäselvien tulosten vahvistamiseksi ja viruskannan karakterisoimiseksi. Neuroblastoomasoluissa rabiesvirus kasvaa yleensä ilman sytopaattista vaikutusta; jälleen kerran on tarpeen käyttää FAT-testiä rabiesviruksen läsnäolon varmistamiseksi. Kallonsisäisen annon jälkeen raivotauti aiheuttaa hiirillä kliinisiä oireita, jotka ovat suhteellisen tyypillisiä, mutta jotka on vahvistettava FAT:lla. Koska soluviljely on yhtä herkkä kuin hiiren rokotustesti, laboratorioihin tulisi perustaa yksiköitä hiiren rokotustestien korvaamiseksi, koska se välttää elävien eläinten käytön, on halvempaa ja antaa nopeampia tuloksia.”
https://www.who-rabies-bulletin.org/site-page/diagnosis-rabies
Miksi tämä on tärkeää huomata? Sytopatogeeninen vaikutus (CPE – cytopathogenic effect) on solun rakenteellinen ja morfologinen muutos, jonka väitetään johtuvan ”viruksesta” sen tunkeutuessa soluun ja hajottaessa sen, kun ”virus” luo itsestään lisää kopioita. Tämän vaikutuksen oletetaan kertovan tutkijoille, että ”virus” on läsnä viljelyssä. Heidän kertomustensa mukaan, ilman tätä vaikutusta, sen pitäisi olla selvä osoitus siitä, että isäntä ei ole saanut ”viruksen” tartuntaa. Virologia kuitenkin rakastaa taipua omiin sääntöihinsä, ja selkeässä tapauksessa, jossa he syövät kakkunsa, virologit väittävät, että tietyt ”virukset” eivät aiheuta CPE:tä luonnollisissa isäntäsoluissaan. He toteavat, että on olemassa eri CPE-tasoja käytetyn solutyypin mukaan:
-
Ei-salliva solu – virus ei voi tartuttaa
-
Salliva solu – virus voi lisääntyä, mutta ei aiheuta ilmeistä CPE:tä
-
Erittäin salliva solu – virus lisääntyy ja indusoi ilmeisen CPE:n
https://cytosmart.com/resources/virus-induced-cytopathic-effect
Jokainen, joka tarkastelee tätä loogisesti, voi nähdä, että ”ei-sallivat” ja ”sallivat” solut ovat täsmälleen sama asia. Kumpikaan näistä soluista ei tuota CPE:tä, kun ne ovat ”viruksella” ”tartutettuja”. Virologit turvautuvat kuitenkin muihin epäsuoriin menetelmiin väittääkseen, että ”virus” on läsnä, vaikka CPE:tä ei havaita. Raivotaudin tapauksessa DFA-testiä käytetään vahvistamaan, onko ”virusta” läsnä viljelmässä. Jos DFA-testiä pidetään kuitenkin epäselvänä, soluviljelmää käytetään vahvistamaan DFA-tulos. Hieman kehämäistä, eikö niin? Toinen vahvistus tehdään ruiskuttamalla myrkyllistä, CPE-vapaata soluviljelysoppaa hiiren aivoihin ja tarkkailemalla, jos oireita ilmenee. Jos ilmenee, hiiri tapetaan ja äskettäin vaurioituneet aivot otetaan ja testataan DFA:lla vahvistusta varten. Näetkö ongelman jo?
Jos kumpikaan, DFA ja/tai soluviljely, ei ole riittävä epäsuora todiste rabies”viruksen” olemassaolosta, voidaan kääntyä vanhojen histopatologian tapojen puoleen yrittääkseen ja rakentaakseen olosuhteisiin perustuvaa todistelua näkymätöntä kokonaisuutta vastaan. Sen lisäksi, että yritettiin diagnosoida joku kliinisten oireiden perusteella, mikä Louis Pasteurin ja ”valeraivotaudin” ansiosta on epätarkkaa oireiden epäspesifisyyden vuoksi, histopatologia oli vuosikymmenten ajan tärkein käytetty menetelmä sen määrittämiseksi, oliko eläin todella raivotautinen. Tämä koostui aivokudosten värjäämisestä kemikaaleilla, kuten hematoksyliinillä ja eosiinilla, ja enkefalopatian mallien sekä niin sanottujen negri-kappaleiden (engl. Negri bodies) esiintymisen etsimisestä. Negri-kappaleet ovat pyöreitä tai soikeita sulkeumia eläinten hermosolujen sytoplasmassa, jotka tohtori Adelchi Negri löysi vuonna 1903. Hän väitti tuolloin, että nämä sulkeumat olivat raivotaudin aiheuttaja. Vaikka muu virologiyhteisö oli eri mieltä tohtori Negrin kanssa, hänen löytöään pidettiin aivojen rabiesinfektion paljastavana merkkinä, ja näiden sulkeumien löytäminen toimi rabiesdiagnoosin perustana yli 60 vuoden ajan. Näihin histopatologisiin tutkimuksiin liittyy kuitenkin melko suuri ongelma. Sekä enkefaliitin merkit että negri-kappaleiden löytäminen ovat täysin epäspesifisiä ja niitä havaitaan tapauksissa, joilla ei ole mitään tekemistä raivotaudin kanssa. Itse asiassa negri-kappaleita sanotaan löytyvän vain puolessa raivotautitapauksista:
HISTOLOGINEN TUTKIMUS, YLEINEN HISTOPATOLOGIA
”Biopsian tai ruumiinavauksen kudosten histologinen tutkimus on toisinaan hyödyllinen diagnosoitaessa odottamattomia raivotautitapauksia, joita ei ole testattu rutiinimenetelmillä. Kun rabiesviruksen tartuttamien eläinten aivokudos värjätään histologisella väriaineella, kuten hematoksyliinillä ja eosiinilla, koulutettu mikroskopiatutkija voi tunnistaa merkkejä enkefalomyeliitistä. Tämä menetelmä on epäspesifinen eikä sitä pidetä rabiesdiagnostiikkana.
Ennen kuin nykyisiä diagnostisia menetelmiä oli saatavilla, rabiesdiagnoosi tehtiin tällä menetelmällä ja kliinisen sairaushistorian avulla. Itse asiassa useimmat rabiesinfektion merkittävistä histopatologisista piirteistä (taudin aiheuttamat kudosmuutokset) kuvattiin 1800-luvun viimeisellä neljänneksellä. Louis Pasteurin onnistuneiden raivotaudin rokotuskokeiden jälkeen tiedemiehet olivat motivoituneita tunnistamaan rabiesviruksen patologiset leesiot.
Rabies-enkefalomyeliitin (tulehduksen) histopatologisia todisteita aivokudoksessa ja aivokalvoissa ovat seuraavat:
1. Mononukleaarinen soluttautuminen
2. Lymfosyyttien tai polymorfonukleaaristen solujen perivaskulaarinen sulkeutuminen
3. Lymfosyyttipesäkkeet
4. Babesin nodulit, jotka koostuvat gliasoluista
5. Negri-kappaleet
NEGRI-KAPPALEET
Vuonna 1903 useimmat rabiesin histopatologiset oireet tunnistettiin, mutta rabies-inkluusiot eivät olleet vielä havaittavissa. Tuolloin tohtori Adelchi Negri raportoi tunnistaneensa rabiesin aiheuttajaksi uskomansa negri-kappaleen. Raportissaan hän kuvaili negri-kappaleita pyöreiksi tai soikeiksi inkluusioiksi rabiestartunnan saaneiden eläinten hermosolujen sytoplasmassa. Negri-kappaleiden koko voi vaihdella 0,25–27 µm:n välillä. Niitä esiintyy useimmiten Ammonin sarven pyramidisoluissa ja pikkuaivojen Purkinjen soluissa.
Niitä löytyy myös ydinontelon soluista ja useista muista hermosoluista. Negri-kappaleita voi löytyä myös sylkirauhasten, kielen tai muiden elinten hermosoluista. Mann-, Giemsa- tai Sellers-värjäyksellä voidaan erottaa rabiesinkluusiot muista solunsisäisistä inkluusioista. Näillä värjäyksillä negri-kappaleet näyttävät väriltään magentanpunaisilta ja niissä on pieniä (0,2 – 0,5 µm), tummansinisiä sisäisiä basofiilisiä jyväsiä.
Negri-kappaleiden esiintyminen vaihtelee. Negri-kappaleiden histologinen värjäys ei ole yhtä herkkä eikä yhtä spesifinen kuin muut testit. Joissakin kokeellisesti infektoiduissa rabiestapauksissa näkyy negri-kappaleita aivokudoksessa; toisissa ei. Kliinisesti raivotautisten eläinten kudosten histologisessa tutkimuksessa negri-kappaleita havaitaan noin 50 %:ssa näytteistä; sitä vastoin DFA-testi osoittaa rabiesantigeenia lähes 100 %:ssa näytteistä. Muissa tapauksissa ei-rabies-kudoksissa on havaittu negri-kappaleista erottamattomia sulkeumia. Näiden ongelmien vuoksi negri-kappaleiden esiintymistä ei pitäisi pitää rabiesdiagnostiikkana.”
https://www.geosalud.com/pets/rabies_diagnosis.html
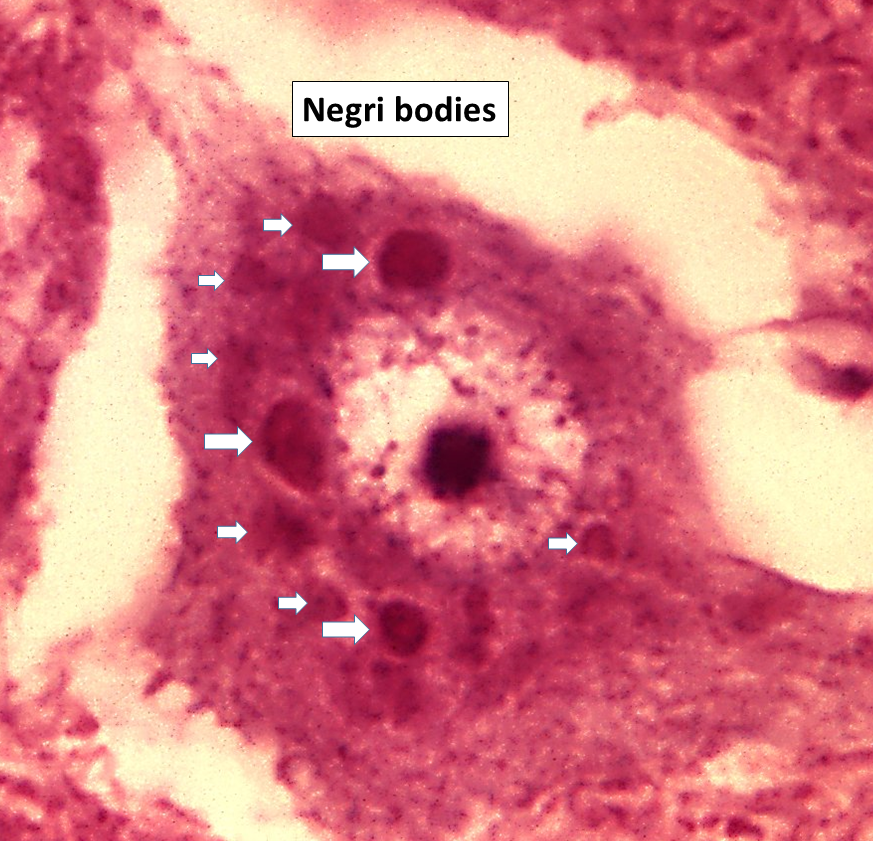
Joka haluaa osoittaa satunnaisia ympyröitä, joita näkyy kiinteässä ja värjätyssä kuolleessa kudoksessa, ja sitten tehdä villejä arvauksia niiden tärkeydestä, nostakaa kätenne! ✋️
Koska negri-kappaleilla oli niin merkittävä rooli rabiesdiagnoosin määrittämisessä ja tapaustilastojen rakentamisessa, joita käytettiin yleisölle rokotuksen ja hävittämistä vaativan ”viruksen” myymiseen, tarkastellaan kahta muuta tutkimusta saadaksemme lisätietoja näistä epäspesifisistä diagnostisista klimpeistä. Vuonna 1942 oli jo hyvin tiedossa, että negri-kappaleet eivät olleet raivotaudille spesifisiä ja niitä voitiin erehtyä luulemaan muiksi kudoksissa tutkimuksessa havaittaviksi inkluusiokappaleiksi. Tämä on melko iso juttu, sillä koirien massarokotus aloitettiin vasta viiden vuoden kuluttua vuonna 1947. Voimme siis jo nähdä, että diagnoosin tekemiseen käytetty pääasiallinen menetelmä oli virheellinen, mikä kyseenalaistaa kaikki tähän mennessä tällä menetelmällä tuotetut raivotautitilastot. Kirjoittajat myöntävät edelleen, että näiden sulkeumien tutkimiseen käytetyssä menetelmässä oli puutteita. He toteavat, että jokaisella kokeneella mikroskopistilla oli vaikeuksia päättää, olivatko havaitut kappaleet todella negri-kappaleita vai olivatko ne normaaleja vai mahdollisesti vääristyneitä sytoplasmisia rakenteita. Tutkimuksessa, jossa oli 84 hiirtä, joille sanottiin annetun rabiesrokotus, negri-kappaleita löydettiin hippokampuksesta vain 8 kertaa ja aivokuoresta vain 4 kertaa. Kirjoittajat päättelivät, että on monia raivotautitapauksia, joissa negri-kappaleita ei löydy tutkimuksessa, ja että on olemassa useita rakenteita, jotka muistuttavat negri-kappaleita, joita yleisesti löytyy normaaleista eläimistä:
ONGELMIA LABORATORIOSSA – RAIVOTAUDIN DIAGNOSOINTI*
”Raivotaudin diagnoosi laboratoriossa perustuu kokonaan negri-kappaleiden mikroskooppiseen osoittamiseen ja eläinten rokottamiseen. Negri-kappaleiden osoittaminen on valittu menetelmä, koska diagnoosi voidaan siten tehdä muutamassa minuutissa tai tunnissa. Kun käytetty tekniikka osoittaa tyypillisiä kappaleita, tulos on erittäin vakuuttava ja tyydyttävä. Negatiiviset ja kyseenalaiset tulokset jättävät kuitenkin paljon toivomisen varaa, ja on turvauduttava eläinten rokottamiseen. Negri-kappaleiden osoittamisen vaikeudet johtuvat kahdesta virhelähteestä, jotka voidaan luetella kyvyttömyydeksi erottaa niitä muista inkluusiokappaleista ja solurakenteista sekä tutkimusmenetelmien luontaisista puutteista.”
”Jokainen kokenut mikroskopisti on kuitenkin kohdannut vaikeuksia päättää, ovatko joissakin preparaateissa havaitut kappaleet negri-kappaleita vai solulle normaaleja sytoplasmisia rakenteita, tai jos ei normaaleja, niin ainakin vain vääristyneitä solurakenteita. Goodpasture viittaa negri-kappaleiden koon vaihteluun ja puhuu kyvystä osoittaa pienimmätkin muodot. Kun pieniä kappaleita yhdistetään suuriin, tyypillistä sisärakennetta osoittaviin kappaleisiin, sekaannusta ei synny. Kun, kuitenkin, esiintyy vain niin pieniä muotoja, että ”Innenkorperin” osoittaminen on epävarmaa, diagnoosi on epävarma. Erityisesti kissojen aivot aiheuttavat vaikeuksia solujen vaaleanpunaiseksi värjäytyvän rakeisen materiaalin vuoksi ja myös siksi, että tämän eläimen pyramidi- ja Purkinji-solujen negri-kappaleet ovat usein hyvin pieniä. Taulukossa 1 on esitetty rabieksen mikroskooppisen diagnoosin epäonnistuminen hiiren rokottamisella.”
”Yllä olemme maininneet satunnaisen ”lyssa-kappaleilta” tai pieniltä negri-kappaleilta näyttävien esiintymisen joidenkin eläinten aivoissa, jotka eivät tuottaneet rabiesta, kun niitä injektoitiin hiiriin. Näitä kappaleita löytyy useimmiten aivoista ja ytimestä. Koska 84:n rabiestapauksen tutkimuksessa, jota todennettiin hiirellä tehdyllä rokotuksella, löysimme negri-kappaleita hippokampuksesta vain 8 kertaa ja aivokuoresta vain 4 kertaa (taulukko 2), eosinofiilisten kappaleiden löytäminen mistä tahansa aivojen osasta eläimestä, jolla epäillään rabiesta, herättää epäilyksiä diagnoosista.”
”Näistä tuloksista näyttää siltä, että mikroskooppisella leikkeiden ja joidenkin sivelynäytteiden tutkimuksella pystymme osoittamaan eosinofiilisiä kappaleita, jotka muistuttavat ’lyssa-kappaleita’ ja epätyypillisiä negri-kappaleita, jotka eivät liity aivoissa rabiesvirukseen. Tulokset osoittavat myös, että aivonäytteet, joissa mikroskooppinen tutkimus jättää diagnoosin epävarmaksi, sisältävät rabiesta. Kappaleet, jotka aiheuttavat tämän sekaannuksen rabieksen mikroskooppisessa diagnoosissa, ovat samanlaisia kuin normaalin karjan ja muiden eläinten aivojen tietyissä osissa esiintyvät kappaleet sekä epätyypilliset tai pienet negri-kappaleet.”
doi: 10.2105/ajph.32.2.171.
Vaikka vuoden 1942 tutkimuksen olisi pitänyt olla negri-kappaleen loppu raivotaudin diagnostisena indikaattorina, tätä menetelmää käytettiin edelleen vuosikymmenten ajan. Vuonna 1975 ilmestyi toinen tutkimus, joka kyseenalaisti näitä pitkään pidettyjä raivotaudin merkkejä ympäröivän dogmin. Siinä todettiin, että negri-kappale hyväksyttiin yleisesti raivotaudin spesifisenä indikaattorina, ja että tämän laajalti hyväksytyn dogmin vuoksi joka kerta, kun negri-kappale nähtiin, tehtiin rabiesdiagnoosi tapaukseen liittyvistä olosuhteista riippumatta.
Tässä tutkimuksessa kuitenkin raportoitiin tapaus henkilöstä, joka todettiin raivotaudista vapaaksi DFA:n ja elektronimikroskopian avulla, mutta tutkimuksessa löydettiin silti negri-kappaleita. Tämä löydös oli ristiriidassa ajatuksen kanssa näiden kappaleiden spesifisyydestä raivotaudille. Kirjoittaja huomautti monista negri-kappaleiden käytön puutteista diagnostisena työkaluna, sillä tutkimuksessa löydettyjen kappaleiden lisäksi raivotauti on epäspesifinen ja matkii muita sairauksia, kuten isorokkoa. On todettu, että raivotaudin aivotulehduksella ei ole mitään tietylle sairaudelle tyypillisiä kliinisiä tai patologisia piirteitä, jotka erottaisivat sen muista sairauksista. Negri-kappaleiden puuttuminen huomattavassa määrässä kuolemaan johtaneita raivotautitapauksia, tulehdusreaktion puuttuminen, eläinkontaktin puuttuminen yli 30 %:ssa kuolemaan johtaneista tapauksista ja raivotaudin spesifisten käyttäytymisoireiden puuttuminen eläimillä johtivat kirjoittajan siihen johtopäätökseen, että mikä tahansa yhteys tämän diagnostisen menetelmän ja raivotaudin välillä on perusteeton. Näin ollen on helppo nähdä, että kaikki kliiniseen diagnoosiin ja negri-kappaleiden löydöksiin perustuvat raivotaudin tapaustilastot on hylättävä:
ONKO NEGRI-KAPPALE SPESIFINEN RAIVOTAUDILLE?
”Kaikista ihmisten ja eläinten hermostoon vaikuttavista virustaudeista rabies näyttää olevan ainoa, jossa pelkästään valomikroskopia voi antaa lopullisen etiologisen diagnoosin. Tämä perustuu yleisesti hyväksyttyyn vakaumukseen negri-kappaleen spesifisyydestä rabiesille. Siksi negri-kappaleen esiintyminen potilaan aivoissa, jolla ei ollut rabiesta, on asia, joka ansaitsee huomiota.”
”Neuropatologisesti rabiesin poissulkeminen tässä tapauksessa perustuu rabiesin osalta negatiivisiin immunofluoresenssitutkimustuloksiin ja rabiesviruksen puuttumiseen negri-kappaleista (valomikroskooppi), kuten elektronimikroskopialla on osoitettu. Tällainen havainto on tietenkin ristiriidassa negri-kappaleen spesifisyyden kanssa rabiesin esiintymisen osoittamisessa. Siksi on perusteltua kysyä: Mitä muita inkluusiokappaleita esiintyy muualla kuin hermostossa, ja jotka ovat morfologisesti samankaltaisia kuin negri-kappaleet?”
”Tällaisen yleisesti hyväksytyn dogman tulos on ilmeinen; jokaisessa tapauksessa, jossa on nähty ”negri-kappale”, on diagnosoitu rabies olosuhteista riippumatta.
Joidenkin ongelmaan liittyvien näkökohtien kuvaamiseksi seuraavat seikat ansaitsevat tarkastelua:
1. Negri-kappaleen esiintymistä lukuun ottamatta, rabies-enkefaliitilla ei ole patognomonisia kliinisiä tai patologisia piirteitä. Esimerkiksi variola-vaccinia-virus voi tuottaa samoja kliinisiä kuvia. Iho-oireet voivat olla niin niukkoja, että ne jäävät huomaamatta fyysisessä tutkimuksessa, tai ne voivat puuttua kokonaan (variole sans eruptione). Rabies-enkefaliitin solujen tulehdusvasteen voimakkuudessa on huomattavaa vaihtelua. Tämä voi jossain määrin heijastaa sitä, kuinka voimakkaasti näitä reaktioita etsitään, koska aiemmin diagnostiset ponnistelut ovat keskittyneet pääasiassa negri-kappaleen ”spesifiseen” löytämiseen. Negri-kappaleiden puuttuminen huomattavassa osassa kuolemaan johtaneita rabiestapauksia ja huomattava tulehdusvasteen puute joissakin taudin tapauksissa merkitsevät huolellisen historian hankkimisen tärkeyttä. Rabieksen lopullinen etiologinen diagnoosi edellyttää kuitenkin positiivisten tulosten saamista immunofluoresenssi- tai elektronimikroskooppisilla menetelmillä tai molemmilla. Ensimmäinen menetelmä kartoittaa rabiesvirusantigeenin esiintymisen missä tahansa morfologisessa muodossa (inkluusioiden läsnä ollessa tai ilman), ja jälkimmäinen määrittelee tyypillisen luodinmuotoisen viruksen.
2. Eläinkontaktien puuttuminen on raportoitu yli 30 prosentissa kuolemaan johtaneista rabiestapauksista. Myös tässä tapauksessa kiistaton yhteys negri-kappaleen ja rabiesin välillä muodostaa ainoan perustan lopulliselle etiologiselle diagnoosille. Jälkimmäinen raportti on merkittävä eläinkontaktien puuttumisen ja kuolemaan johtaneen taudin ilmenemisen vuoksi viikko isorokkorokotuksen jälkeen. Vaikka eläinkontaktien historia olisi olemassa, on muistettava, että tällainen yhteys on perusteeton, koska eläinten käyttäytymisen muutokset eivät ole minkään yksittäisen sairauden patognomonisia merkkejä.
3. On mahdollista, että rabieslääkityksen epäonnistumiset ja väärien negatiivisten immunofluoresenssitulosten esiintyminen liittyvät negri-kappaleen epäspesifisyyteen rabiesta kohtaan.
4. Missään muussa virustaudissa valomikroskopia yksin ei ole hyväksytty menetelmä taudin lopulliseen etiologiseen diagnoosiin.
Nykyisten havaintojen pätevyys tarvitsee vahvistusta muilta tarkkailijoilta, ja vastaus löytyy ”ei dogman tai skeptisyyden, vaan ennakkoluulottoman epävarmuuden kautta”.
doi: 10.1001/archneur.1975.00490440025002.
YHTEENVETONA:
- Pasteur-instituutin mukaan, Louis Pasteurin alkuperäiset yritykset eristää rabies”virus” osoittautuivat epäonnistuneiksi, koska ”virus” pysyi näkymättömänä.
- ”Virus” nähtiin vasta lähes vuosisata myöhemmin, vuonna 1962, elektronimikroskopian keksimisen myötä.
- Louis Pasteurilla oli ajatus rokottaa osa raivotautia sairastavan koiran aivoista suoraan toisen koiran aivoihin, aiheuttaen myöhemmin rokotetun koiran kuoleman.
- Syljellä rokottaminen (josta ”virus” oletettavasti löytyy) osoittautui menetelmäksi, joka ei aina aiheuttanut raivotautia, eivätkä oireet ilmenneet kuukausiin.
- Sen mukaisesti Pasteur rokotti useisiin eläimiin ihonalaisesti jonkin verran aivoainetta muista eläimistä, jotka olivat kuolleet raivotautiin.
- Useimmat rokotetuista kehittivät raivotaudin, mutta eivät kaikki.
- Pasteurin ajatus raivotautiin kuolleen eläimen hermokudoksen siirtämisestä koe-eläinten aivoihin perustui periaatteeseen (eli oletukseen), että aiheuttaville organismeille annetaan niiden tarpeisiin parhaiten sopiva ravintoalusta.
- Eläinten puremien ja raivotaudin myöhemmän ilmaantumisen välinen korrelaatio on hyvin epävarma – jopa silloin, kun pureva eläin on todistettavasti raivotautinen.
- Vaikka kliinisen raivotaudin kuolleisuus on ”käytännössä 100 prosenttia”, raivotautia sairastaneen eläimen puremasta johtuva kuolemanvaara on huomattavasti pienempi.
- Arviot raivotaudin saamisen riskistä tiedettyjen raivotautia sairastavien eläinten puremista vaihtelevat jopa 80 prosentista niinkin alhaiseen kuin 0,5 prosenttiin.
- Pasteur itse arvioi, että 16 prosenttia raivotautia sairastavien koirien puremista kuolisi lopulta raivotautiin, elleivät he alistuisi hänen uuteen hoitoonsa.
- Vuonna 1887 Englannin rabieskomissio kiinnitti huomiota kaikkien raivotautitilastojen epävarmuuteen viitaten:
1. Vaikeuteen näyttää toteen, että hyökkäävä eläin oli todella ollut raivotautinen
2. Puremien sijainnin ja syvyyden vaihteleviin vaikutuksiin
3. Raivotautia sairastavien eläinten puremien kuolleisuuden eroihin eri lajeilla ja roduilla
4. Kauterisaation tai muiden hoitojen mahdollisiin ennaltaehkäiseviin vaikutuksiin puremauhreille ennen Pasteurin hoitoa - Komissio epäili myös, että ainakin yksi mies on saattanut kuolla Pasteurin injektioiden suorana seurauksena, ja lopulta se suosi tiukkoja säännöksiä mahdollisesti raivotautia sairastaville eläimille (kuonopanta ja karanteeni) Pasteurin rajumman parannuskeinon sijaan.
- Suuri enemmistö raivotautia sairastavien eläinten puremien uhreista voisi pidättäytyä Pasteurin hoidosta ilman, että heillä olisi mitään epämiellyttäviä seurauksia tulevaisuudessa.
- Pasteur itse huomautti myöhemmin joistakin rabiesdiagnoosiin liittyvistä epävarmuustekijöistä.
- Pasteur mainitsi kaksi tapausta, joissa taudin oireet olivat aiheutuneet pelkästään pelosta ilman eläimen puremaa, sekä toisen tapauksen, jonka aiheutti alkoholismi.
- Pasteurilla oli omat intressinsä korostaa raivotaudin diagnosoinnin vaikeutta, sillä hän puolusti itseään väitteitä vastaan, joiden mukaan hänen rabiesrokotteensa ei ainoastaan joskus epäonnistunut suojaamaan niitä, jotka taipuivat siihen, vaan joissakin tapauksissa se oli itse raivotaudin ja siten kuoleman syy.
- Puolustaakseen rokotettaan, Pasteur korosti nyt sitä, missä määrin raivotaudin kaltaisia oireita voi esiintyä potilailla, joilla ei ole tautia.
- CDC:n mukaan rabiesdiagnoosi voidaan tehdä, kun rabies”virus” havaitaan mistä tahansa sairastuneen aivojen osasta, mieluiten aivorungosta ja pikkuaivoista.
- Testi edellyttää, että eläin lopetetaan.
- Biologi Harold Hillmanin mukaan: ”Eläimen tappaminen muuttaa sen biokemiaa merkittävästi. Esimerkiksi sen veren hiilidioksidi-, fosfaatti-, laktaatti- ja kaliumionipitoisuudet nousevat, kun taas sen happi-, natriumioni-, adenosiinitrifosfaatti- ja fosfokreatiinipitoisuudet laskevat. Nämä muutokset vaikuttavat suureen osaan kudosaineenvaihduntaa.”
- Hillmanin mielestä ”on syytä kysyä, pitäisikö solubiologien käyttää kudoksia in vitro lainkaan”.
- Nykyinen ”kultainen standardi” -testi, jota käytetään ”viruksen” havaitsemiseen aivokudoksessa, on suora fluoresoiva vasta-ainetesti (DFA).
- DFA-testi perustuu ”havaintoon”, että rabies”viruksen” tartuttamilla eläimillä on rabies”virus”-proteiineja (antigeenia) kudoksissaan.
- Koska raivotauti esiintyy hermokudoksessa (eikä veressä kuten monet muut ”virukset”), ihanteellinen kudos rabiesantigeenin testaamiseen on aivot.
- Kun nimettyä vasta-ainetta inkuboidaan raivotautiepäillyn aivokudoksen kanssa, tarinan mukaan se sitoutuu rabiesantigeeniin ja sitoutumaton vasta-aine voidaan huuhtoa pois, jolloin alueet, joilla antigeeniä on, voidaan visualisoida fluoresoivina, omenanvihreinä alueina fluoresenssimikroskoopilla.
- CDC:n mukaan niiden 50 vuoden aikana, kun Yhdysvalloissa on käytetty suoraa fluoresoivaa vasta-ainetestiä (DFA), ei ole ollut viitteitä siitä, että suora fluoresoiva vasta-ainetesti (DFA) ei olisi pystynyt antamaan tarkkaa kliinistä tietoa eläimen rabies-statuksesta altistuneen henkilön hoitamiseksi.
- CDC toteaa, että korkean herkkyytensä ja spesifisyytensä vuoksi, ”virus”-eristysmenetelmiin verrattuna, DFA-testi on raivotaudin ”kultainen standardi” -diagnostiikkamenetelmä (tapa ampua ”viruksen” eristämistä jalkaan siinä, CDC…).
- Kliinisen sairauden aikana, syljestä voi ajoittain löytyä miljoonia ”virus”-hiukkasia (mikä saa ihmettelemään, miksi heidän on tapettava eläin ja tehtävä epäsuoria vasta-ainetestejä hajoavalle aivokudokselle diagnoosin tekemiseksi sen sijaan, että ”virus” puhdistettaisiin ja eristetään asianmukaisesti suoraan syljestä, jonka oletetaan sisältävän miljoonia näitä entiteettejä).
- Teoriassa, vain yksi rabiespartikkeli tai ”virioni” tarvitaan tuottavan infektion aikaansaamiseksi.
- DFA-testin tulokset perustuvat tulkitsijan mielipiteeseen, joka käyttää antigeenin fluoresenssin intensiteetti- ja jakauma-asteikkoa +4:stä +1:een määrittääkseen yhden neljästä johtopäätöksestä: positiivinen, negatiivinen, epätyydyttävä tai epäselvä.
- DFA-testin haittapuolena on heikko herkkyys, ja sen spesifisyys vaihtelee suuresti testitulosten subjektiivisen tulkinnan vuoksi.
- DFA:lla on useita haittapuolia, kuten:
1. Tarve kalliille fluoresoivalle mikroskoopille
2. Hyvin koulutettu henkilöstö
3. Laadunvalvotut reagenssit (vasta-aineet, konjugaatit)
4. Mikroskopian aikana käytetyt vaihtelevat parametrit
5. Inkubaatioajat ja lämpötilat
6. Testitulosten tulkinnan subjektiivisuus - Vuonna 2017 tehdyn tutkimuksen mukaan, jossa testattiin ja tarkasteltiin DFA:ta useiden laboratorioiden avulla, tulokset osoittivat, että vaikka kaikki laboratoriot voivat suorittaa suoran fluoresoivan vasta-ainetestin, kokonaistuloksissa ja testin tulkinnassa on huomattavia eroja.
- Kirjoittajat totesivat, että lopullinen rabiesdiagnoosi voidaan saavuttaa vain asianmukaisilla laboratoriotesteillä, koska kliininen ja epidemiologinen diagnoosi on haastavaa ja johtaa aliraportointiin.
- Laboratoriotulosten ja CDC:n tulosten välinen yhtäpitävyys mitattuna herkkyydellä, spesifisyydellä, konkordanssilla ja kappa-arvoilla:
1. Vain kaksi laboratoriota tunnisti oikein kaikki testatut näytteet (herkkyys ja spesifisyys 1,0).
2. Kuitenkin 30 % (7/23) kaikista laboratorioista raportoi ainakin yhden väärän positiivisen ja 83 % (19/23) kaikista laboratorioista raportoi ainakin yhden väärän negatiivisen näytteen.
3. Keskimääräinen herkkyys oli 76 % ja vaihteluväli 40–100 %.
4. Keskimääräinen spesifisyys oli 88 % ja vaihteluväli 22–100 %.
5. Vaikka useimmissa laboratorioissa väärien positiivisten tulosten määrä oli alhainen, herkkyydessä oli huomattavia eroja.
6. Keskimääräinen konkordanssi oli 81 % ja vaihteluväli 50–100 %, ja keskimääräinen kappa-pistemäärä oli 0,56 ja vaihteluväli 0,02–1,00. - 23 osallistuvan laboratorion ja CDC-paneelin välinen yhtäpitävyys vaihteli suuresti.
- Kahdessa laboratoriossa oli 100 %:n yhtäpitävyys, kun taas 91 %:lla laboratorioista oli ainakin yksi ristiriitainen näyte, yhteensä 26 väärää positiivista ja 61 väärää negatiivista tulosta kaikissa laboratorioissa.
- Konjugaatin tyyppi voi myös vaikuttaa DFA-testin herkkyyteen (monoklonaalinen sekoitus vs. polyklonaalinen, itse valmistettu vs. kaupallinen).
- 12:ssa eurooppalaisessa raivotaudin vertailulaboratoriossa tehty tutkimus osoitti, että konjugaattien vaihtelu voi mahdollisesti johtaa ristiriitaisiin tuloksiin ja vaikuttaa määritysmenetelmän herkkyyteen.
- Toinen menetelmä raivotaudin diagnosoimiseksi on ”viruksen” ”eristäminen” kudos- tai soluviljelyllä.
- ”Viruksen eristäminen” voi olla tarpeen epäselvien DFA/DRIT-tulosten vahvistamiseksi ja ”virus”-kannan karakterisoimiseksi.
- Neuroblastoomasoluissa rabies”virus” kasvaa yleensä ilman sytopaattista vaikutusta.
- Kehäpäättelemällä hieman, on välttämätöntä käyttää DFA:ta rabies”viruksen” läsnäolon varmistamiseksi soluviljelyn avulla, kun taas soluviljelyä voidaan käyttää myös epäselvien DFA-tulosten vahvistamiseen.
- Kallonsisäisen (aivoissa… jotkut asiat eivät koskaan muutu) annostelun jälkeen raivotauti aiheuttaa hiirissä kliinisiä oireita, jotka ovat suhteellisen tyypillisiä, mutta jotka on vahvistettava DFA:lla (eli hiiri, jonka aivoihin on injektoitu oireita aiheuttavaa myrkyllistä soluviljelymönjää, on sitten tapettava, jotta sen soluviljelyvaurioituneet aivot voidaan tutkia DFA:lla infektion varmistamiseksi).
- Biopsian tai ruumiinavauksen kudosten histologinen tutkimus enkefaliitin merkkien etsimiseksi on joskus hyödyllistä diagnosoitaessa epäilyttäviä raivotautitapauksia, joita ei ole testattu rutiinimenetelmillä.
- Tämä menetelmä on kuitenkin epäspesifinen eikä sitä pidetä raivotaudin diagnostiikkana.
- Ennen kuin nykyisiä diagnostisia menetelmiä oli saatavilla, raivotaudin diagnoosi tehtiin tällä menetelmällä ja kliinisen tapaushistorian avulla (eli raivotaudin tunnistamiseen käytettiin epäspesifisiä ja diagnostiikkaan soveltumattomia menetelmiä suurimman osan 1800- ja 1900-luvuista).
- Histopatologisia todisteita rabies-enkefalomyeliitistä (tulehduksesta) aivokudoksessa ja aivokalvoissa ovat seuraavat:
1. Mononukleaarinen soluttautuminen
2. Lymfosyyttien tai polymorfonukleaaristen solujen perivaskulaarinen sulkeutuminen
3. Lymfosyyttipesäkkeet
4. Babesin nodulit, jotka koostuvat gliasoluista
5. Negri-kappaleet - Vuonna 1903 tohtori Adelchi Negri raportoi tunnistaneensa kappaleen, jonka hän uskoi olevan raivotautin etiologinen tekijä, negri-kappaleen.
- Raportissaan hän kuvaili negri-kappaleita pyöreiksi tai soikeiksi sulkeumiksi raivotautia sairastavien eläinten hermosolujen sytoplasmassa.
- Vaikka tämä oli raivotaudin tärkein diagnosointimenetelmä yli 60 vuoden ajan, negri-kappaleiden esiintyminen vaihtelee.
- Negri-kappaleiden histologinen värjäys ei ole yhtä herkkä eikä spesifinen kuin muut testit.
- Joissakin kokeellisesti tartunnan saaneissa raivotautitapauksissa aivokudoksessa näkyy negri-kappaleita; toisissa ei.
- Kliinisesti raivotautisten eläinten kudosten histologisessa tutkimuksessa negri-kappaleita havaitaan noin 50 %:ssa näytteistä.
- Muissa tapauksissa raivotautia sairastamattomissa kudoksissa on havaittu sulkeumia, joita ei voida erottaa negri-kappaleista.
- Näiden ongelmien vuoksi, negri-kappaleiden esiintymistä ei pitäisi pitää raivotaudin diagnostisena tekijänä.
- Näistä ongelmista huolimatta, raivotaudin diagnoosi laboratoriossa perustui 1960-luvun puoliväliin asti kokonaan negri-kappaleiden mikroskooppiseen osoittamiseen ja eläinten rokottamiseen.
- Vuonna 1942 tehdyn tutkimuksen mukaan negri-kappaleiden osoittaminen oli ensisijainen menetelmä, koska diagnoosi voidaan siten tehdä muutamassa minuutissa tai tunnissa.
- Kirjoittajat kuitenkin myönsivät, että negri-kappaleiden osoittamisen vaikeudet johtuivat kahdesta virhelähteestä, jotka voidaan luetella kyvyttömyydeksi erottaa ne muista inkluusiokappaleista ja solurakenteista sekä tutkimusmenetelmien luontaisista puutteista.
- Jokainen kokenut mikroskopisti on kohdannut vaikeuden päättää, ovatko joissakin preparaateissa havaitut kappaleet negri-kappaleita vai solulle normaaleja sytoplasmisia rakenteita vai elleivät normaaleja, niin ainakin vain vääristyneitä solurakenteita.
- Tutkittaessa 84:ää raivotautitapausta, jotka varmistettiin hiirtä rokottamalla, he löysivät negri-kappaleita vain hippokampuksesta 8 kertaa ja vain aivokuoresta 4 kertaa.
- Kirjoittajat totesivat, että eosinofiilisten kappaleiden löytäminen mistä tahansa aivojen osasta eläimeltä, jolla epäillään raivotautia, luo epäilyksen diagnoosista.
- Heidän tuloksistaan kävi ilmi, että mikroskooppisella leikkeiden tutkimuksella ja joissakin sivelynäytteissä, he pystyivät osoittamaan eosinofiilisiä kappaleita, jotka muistuttavat ”lyssa-kappaleita”, ja epätyypillisiä negri-kappaleita, jotka eivät liity aivoissa rabies”virukseen”.
- Tulokset osoittivat myös, että aivonäytteet, joissa mikroskooppinen tutkimus jättää diagnoosin epävarmaksi, sisältävät raivotautia (eli he määrittivät, että hiirten injektoiminen aivoihin aiheutti raivotautia negri-kappaleita löytämättä).
- Raivotaudin mikroskooppisessa diagnoosissa tätä hämmennystä aiheuttavat kappaleet ovat samanlaisia kuin ne, joita löytyy normaalin karjan ja muiden eläinten aivojen tietyistä osista, sekä epätyypilliset tai pienet negri-kappaleet.
- Vuonna 1975 tehdyssä tutkimuksessa todetaan, että rabies on ainoa ”virus”, joka voidaan diagnosoida valomikroskopialla, koska negri-kappaleiden spesifisyys raivotaudille on yleisesti hyväksytty.
- Kirjoittajat esittivät kuitenkin tapauksen potilaasta, jolla ei ollut raivotautia, mikä määritettiin raivotaudin negatiivisten immunofluoresenssitutkimustulosten ja rabies”viruksen” puuttumisen perusteella negri-kappaleista (valomikroskoopilla), mikä osoitettiin elektronimikroskopialla.
- Tällainen havainto oli ristiriidassa negri-kappaleen spesifisyyden kanssa raivotaudin esiintymisen osoittamisessa.
- Tämän yleisesti hyväksytyn dogman seurauksena jokainen tapaus, jossa ”negri-kappale” nähtiin, diagnosoitiin raivotaudiksi olosuhteista riippumatta.
- Negri-kappaleen esiintymistä lukuun ottamatta, rabies-enkefaliitilla ei ole mitään patognomonisia kliinisiä tai patologisia piirteitä (eli epäspesifisiä ja päällekkäisiä oireita, jotka liittyvät moniin sairauksiin).
- Esimerkiksi variola-vaccinia (isorokko) -”virus” voi tuottaa samoja kliinisiä kuvia.
- Solujen tulehdusvasteen voimakkuudessa rabies-enkefaliitissa on huomattavaa vaihtelua.
- Aiemmin diagnostiset pyrkimykset ovat keskittyneet pääasiassa negri-kappaleiden ”spesifiseen” löytämiseen.
- Negri-kappaleiden puuttuminen huomattavassa määrässä raivotautitapauksia ja tulehdusreaktion huomattava puute joissakin taudin tapauksissa merkitsevät huolellisen historian hankkimisen tärkeyttä.
- Eläinkontaktien puuttuminen on raportoitu yli 30 prosentissa raivotautikuolemista.
- Näissä tapauksissa kyseenalaistamaton yhteys negri-kappaleen ja raivotaudin välillä muodostaa ainoan perustan lopulliselle etiologiselle diagnoosille.
- Vaikka eläinkontaktien historia olisi olemassa, on muistettava, että tällainen yhteys on perusteeton, koska eläinten käyttäytymisen muutokset eivät ole tyypillistä millekään yksittäiselle sairaudelle (eli on monia sairauksia, joiden sanotaan aiheuttavan samoja oireita eläimillä).
- On mahdollista, että rabieslääkityksen epäonnistumiset ja väärien negatiivisten immunofluoresenssitulosten esiintyminen liittyvät raivotaudin negri-kappaleen epäspesifisyyteen.
- Missään muussa ”virusperäisessä” taudissa valomikroskopia yksin ei ole hyväksytty menetelmä taudin lopulliseen etiologiseen diagnoosiin.
- Kirjoittaja päättelee, että vastaukset tehtyihin havaintoihin löytyvät ”ei dogman tai skeptisyyden, vaan ennakkoluulottoman epävarmuuden avulla”.

Kun tarkastellaan raivotaudin historiaa ja taudin diagnosointimenetelmiä, on kiistatonta, että tämän vuosisatojen ajan massoille syötetyn pelkoon perustuvan fiktiivisen kertomuksen myyttinen asema on täysin perusteeton ja epäoikeutettu. Siinä ei ole kirjaimellisesti mitään, mikä tukisi raivotautia erillisenä tautina, jonka aiheuttaa tietty ”virus”, joka tarttuu ihmisiin sairaan eläimen pureman kautta. Jos esittäisimme tosiasiat valamiehistön edessä, se olisi helppo tuomio:
- 1800-luvun lopun käänteentekevät löydöt rakennettiin Louis Pasteurin luomille petollisille perustuksille. Pasteur manipuloi ja muokkasi omia tietojaan myydäkseen teorioitaan ja rokotettaan maineen sekä vaurauden saavuttamiseksi.
- ”Viruksen” oletettu ”eristäminen” tapahtui vasta lähes vuosisata sen jälkeen, kun Pasteur myönsi, ettei koskaan tunnistanut aiheuttajaa, ja silti se ei täyttänyt välttämätöntä vaatimusta osoittaa mitään epäsuoria todisteita siitä, että ”virus” kaappaisi solun, koska viljelmästä puuttui mitkä tahansa todisteet sytopatogeenisesta vaikutuksesta.
- Eläinten puremien ja tautioireiden välistä todellista korrelaatiota pidettiin erittäin epävarmana ja ne, joita kohtaan selvästi raivotautia sairastavat eläimet hyökkäsivät ja purivat, saattoivat helposti luopua hoidoista ilman terveyshaittoja.
- Taudin itämisaika on epäjohdonmukainen ja sen sanotaan vaihtelevan 6 viikosta jopa 25 vuoteen ennen oireiden kehittymistä.
- Raivotautiin liittyvät vakavat oireet ovat luonnossa harvinaisia, ja ne havaitaan itse asiassa useimmiten rokotteen, jonka sanottiin sisältävän neurotrooppisia ainesosia, haittavaikutuksena.
- Pasteurin tunnustus ”valeraivotaudista”, jonka sanottiin johtuvan yksinomaan PELOSTA sairastua sekä alkoholin ja/tai huumeiden käytöstä, käytettiin huomion kiinnittämiseen pois hänen rokotteestaan, mikä aiheutti vammoja ja kuolemia.
- Raivotautitapauksia koskevia tilastoja pidettiin epäluotettavina erityisten tautia määrittelevien oireiden puuttumisten vuoksi, koska monet eläinten ja ihmisten sairaudet jäljittelevät kliinistä kuvaa.
- Raivotaudin diagnoosi perustui suurimman osan historiastaan kliinisiin oireisiin sekä aivotulehdukseen ja negri-kappaleisiin liittyviin histopatologisiin löydöksiin, jotka kaikki ovat epäspesifisiä eivätkä sovellu taudin diagnostiseksi mittariksi, mikä kyseenalaistaa kaikki raivotautiin liittyvät tapaustilastot.
- Ainoa tapa väittää ”viruksen” patogeenisuus on täysin luonnoton reitti, jossa sairaita aivoja ja hermokudoksia inokuloidaan kallonsisäisesti suoraan koirien ja hiirten aivoihin.
- Uudempi moderni, suoran fluoresoivan vasta-ainetestien menetelmä, jota pidetään ”kultaisen standardin” diagnostisena testinä, väitetään olevan erittäin herkkä ja spesifinen, mutta testien tulokset ovat avoimia ihmisen tulkinnalle ja raporteissa on osoitettu niiden olevan herkkiä sekä spesifisyydeltään vaihtelevia.
Raivotautia ympäröivä narratiivi perustuu moniin alkukantaisiin pelkoihin. Se leikittelee kuolemanpelolla, tuntemattoman pelolla ja silpomisen pelolla. Aivan kuten varjoissa lymyilevä raivotautinen eläin valmiina iskemään, ”virus” piiloutuu kehon sisään tartunnan jälkeen, odottaen oikeaa hetkeä päästääkseen valloilleen tuskallisen ja sietämättömän kuoleman, ellei tartunnan saanut hyppää ihmelääkkeen perään ajoissa. Jos he ovat hetkenkään myöhässä ja oireet alkavat, peli on ohi. Sama skenaario myydään säännöllisesti massoille päivittäisessä viihteessämme viimeaikaisen zombivillityksen myötä. Puremaa on pelättävä. Kun purema on tapahtunut, ”virus” ottaa vallan ja uhri on tuomittu varmaan kuolemaan.
WHO raivotaudista:
Ihmisestä ihmiseen tarttuminen puremien tai syljen kautta on teoriassa mahdollista, mutta sitä ei ole koskaan vahvistettu.
https://www.who.int/news-room/fact-sheets/detail/rabies
Kuitenkin, aivan kuten Louis Pasteur kertoi tarinoita pelokkaista, jotka menehtyivät täsmälleen samoista oireista ilman eläimen puremaa, meidän on ymmärrettävä, että todellinen vihollinen tässä ei ole ”virus”, vaan syvään juurtunut pelko, joka juontaa juurensa vanhentuneista ja todistamattomista, fiktiivisistä kertomuksista. Raivotauti oli enemmän kuin mikään muu aikansa yleisempi sairaus, kuten isorokko ja kuppa, täydellinen maskotti vakuuttamaan epäilevä yleisö siitä, että tautia aiheuttavia taudinaiheuttajia on olemassa, ne voivat tarttua ja niitä voidaan ehkäistä rokotuksilla. Kuva likaisesta, raa’asta, tietä pitkin kompuroivasta, suustaan vaahtoavasta ja seuraavaa uhriaan etsivästä koirasta, johon siirtää loisen sisältönsä, oli voimakas visuaalinen työkalu patogeeneille, jotka tuolloin olivat vain muodottomia ajatuksia.

Raivotautinen koira, viivakaiverrus vuodelta 1800.
Todisteet kuitenkin osoittavat johdonmukaisesti, ettei raivotautia sairastavan eläimen syljen sisällä ole vaarallista, näkymätöntä olentoa, joka yrittäisi tunkeutua puremajäljen avoimeen haavaan. Ei ole mitään syytä eläinhyökkäyksen uhrin altistaa itsensä myrkyllisille hoidoille uhkaavaa, kammottavaa kuolemaa pelätessään. Aivan kuten ei ole zombeja aivojesi perässä, ei ole myöskään vaahtoavaa rabies”virusta”, joka yrittäisi tehdä samoin. Pasteurin luomaa bakteeriteorian ja rokotusten perustaa ei koskaan rakennettu mistään puhdistetusta ja eristetystä ”viruksesta”, jonka on tieteellisesti osoitettu esiintyvän luonnossa. Se rakennettiin ainoan ”viruksen” varaan, joka on koskaan todella ollut olemassa: pelon ”viruksen” varaan.
Erinomaisen erittelyn raivotaudin petoksesta löydät tri Sam Baileyn What About Rabies? -videosta:
Artikkelin on kirjoittanut Mike Stone 8.8.2022 ja se on luvalla suomennettu sekä julkaistu Rakkausplaneetan sivuilla.
Alkuperäisen kirjoituksen löydät täältä:
ViroLIEgy.com: Rabies: The “Virus” of Fear